- 創傷ケア >
- 糖尿病性足病変に対する治療・フットケア >
- 6.PAD、CLIの治療の実際:血行再建術
糖尿病性足病変に対する 治療・フットケア
形成外科 教授
認定看護師教育課程長
2019年5月公開
※この記事は、公開年月現在の情報です。ご留意の上お読みください
6. PAD、CLIの治療の実際:血行再建術
バイパス術と血管内治療(EVT)
末梢動脈疾患(PAD)が重症化した病態である重症下肢虚血(CLI)の予後は不良です(図1)。CLIの治療は、すみやかな血行再建術と、その後の感染制御を主とした創傷治療と全身管理です。
血行再建術は、バイパス術と血管内治療(endovascular treatment:EVT)に分かれます。
CLIの潰瘍・壊疽の治療においても、基礎疾患である糖尿病や高コレステロール血症などに対する薬物療法や、生活指導は重要です。そのうえで、血行再建術の適応かどうかを検討します。
近年は、カテーテル機器の進歩によって、EVTの適応が拡大しています。バイパス術、血管内治療ともに長所・短所がありますが、理想的な血行再建は、低侵襲でかつ長期成績が良好な方法でしょう。腹部大動脈-腸骨動脈領域では、バイパス術の侵襲は高くなります。近年、高齢者のハイリスク患者が増加していることから、低侵襲の血管内治療法を第一選択とすることが多くなっています。
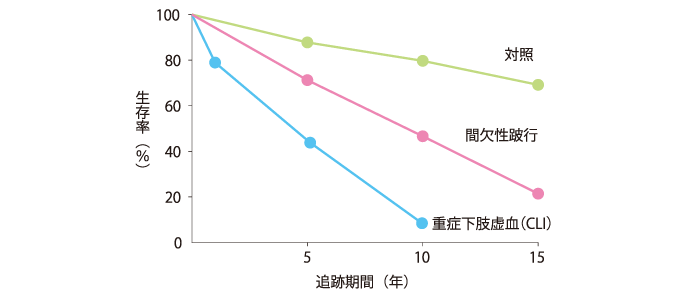
TASC Ⅱ Working Group/日本脈管学会訳:末梢動脈疾患の疫学.下肢閉塞性動脈硬化症の診断・治療方針 Ⅱ. メディカルトリビューン, 東京, 2007:24. より引用
バイパス術
バイパス術では、閉塞動脈の頭側から足側へと、新たな道筋をつくります(図2)。病変を迂回する新たなルートとして静脈を移植することによって、末梢側の血流をよくします。バイパス術は、長い病変で適応となり、良好な流入動脈と流出動脈さえあれば手術は可能となりますが、血管内治療の進歩とともに、病変部位によって適応は限られつつあります。 しかし、長期開存が得られます。
術後管理のポイントは、合併症の予防と早期発見です。合併症のなかでも、術後出血は致死的です。手術終了時に確実に止血を確認できていても、術後早期に再出血を起こすことがあるため、手術創からの出血や血腫の増大の有無は必ずチェックしなければなりません。
足趾に感染性潰瘍がある場合は、術後数日して創感染を合併することがあります。そのため、毎日の手術創の状態把握を必ず行うことが必要です。
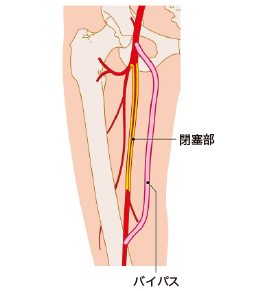
閉塞動脈の頭側から足側に新たな道筋をつくる。
血管内治療(endovascular treatment:EVT)
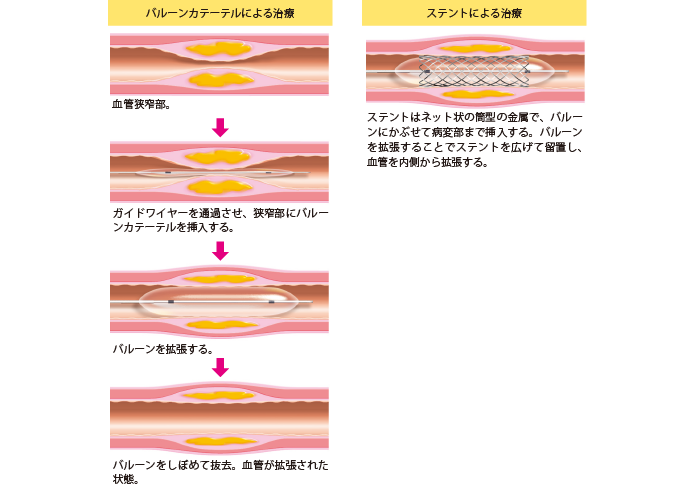
血管内治療とは、血管造影の手技で、カテーテルを用いて行います。エコー下で鼠径部に刺入し、ガイドワイヤーを進め、バルーンあるいはステントで血管を拡張させます(図3)。太い血管から治療していきます。
血管内治療は、主に、腸骨動脈、浅大腿動脈、膝窩動脈の病変が適応となります。治療後は、足背・後脛骨動脈の血流の強さのドップラーでのチェック、鼠径部刺入部に血腫がないかどうかのチェックを行います。EVTは低侵襲で、局所麻酔下で行うことが可能です。
膝下病変の場合、3か月で73%の患者に再狭窄が起こるといわれています。再狭窄の可能性を常に意識しながら治療を行う必要があります。EVTが成功したからといって、末梢の足趾部にまで十分な血流が得られているとは限りません。追加で、代替療法である高気圧酸素治療やLDLアフェレーシスなどが必要になることも多いことを認識しましょう。
CLIでは血行再建後に、感染を起こすことがあります。感染によって末梢組織が腫れて、それによって組織灌流が低下し、虚血になるという悪循環を生むことがあります。そこで血行再建術とほぼ同時期に壊死組織を除去して感染を制御することが重要になります。
COLUMN
SPINACH Study(スピナッチスタディ)
わが国でCLIに対して血行再建を受けた548例の患者における前向き研究観察研究として、「スピナッチスタディ」が発表されています。患者数(外科的血行再建術[バイパス術]群:197人、EVT[血管内治療術]群:351人)、エンドポイントとして、3年間の大切断回避生存率(amputation free survival:AFS)が両群間で比較されました。
この研究の新規性のある点は、どのような背景をもつ患者が、外科的血行再建術または血管内治療による血行再建によって、よりよい転帰を示すかについて追加検討していることです。
外科的血行再建術(バイパス術)適応があるものとして、以下の5群が抽出されました。
- WIfI分類のW-3(創傷の大きなもの)
- fI-2および3、高度感染
- 同側ですでに小切断されている既往があるもの
- CLI発症後で血行再建がすでになされているもの
- 両側のCLI
逆に、EVTに比べて外科的血行再建術のよさが減弱するもの(EVTが適応となる)としては、以下の5群が認められました。
- 糖尿病
- 腎不全
- 貧血
- 過去の心血管リスク治療中断歴
- 対側の大切断
最終的には、各因子の個数により各症例ごとに点数化をし、各+1点、EVT適応となる症状を各-1点としてスコア計算すると、点数が高い群では外科的血行再建のほうが予後良好であり、点数が低い群ではEVTのほうが予後良好である、という結果が得られました。
各症例の臨床背景を考慮することで、その症例にとって、より恩恵を受けられる治療法を選択できることが本解析結果の特長です。
文献
Iida O, Takahara M, Soga Y, et al.: Three-Year Outcomes of Surgical Versus Endovascular Revascularization for Critical Limb Ischemia. The SPINACH Study (Surgical Reconstruction Versus Peripheral Intervention in Patients With Critical Limb Ischemia). Circ Cardiovasc Interv. 2017; Dec;10(12). pii: e005531. doi: 10.1161/CIRCINTERVENTIONS.117.005531.
「ディアケア」に
会員登録(無料)すると
できること
限定コンテンツ
実践のコツや記事などの
「限定コンテンツ」が見られる!
資料ダウンロード(PDF)
一部の記事で勉強会や
説明など便利に使える資料を公開中!
ケア情報メール
新たなコンテンツの
公開情報や、ケアに役立つ情報をお届け!
【有料サービス】「ディアケア プレミアム」に
登録するとできること(月額800円~/無料お試しあり/法人利用も可能)
実践ケア動画
エキスパートのワザやコツが
学べる動画を多数掲載!
期間限定セミナー動画
各分野のエキスパートが登壇。
1回約15分で学べる!
電子書籍
書店で販売されている本や、
オリジナル書籍が読み放題!



