- 摂食・嚥下ケア >
- 誤嚥性肺炎を“仕方ない”と思わないで! >
- 誤嚥性肺炎は、なぜ今こんなに注目されているのか
- 摂食・嚥下ケア >
~ 特集 ~
誤嚥性肺炎を“仕方ない”と思わないで!
2019年7月公開
誤嚥性肺炎は、なぜ今こんなに注目されているのか
前田圭介
愛知医科大学病院
緩和ケアセンター 准教授
誤嚥性肺炎対策をきっちり行う必要性
肺炎が原因で死に至る人は、1972年に比べ約4.4倍に増加し、2011年には肺炎は日本人の死亡原因第3位に上昇しました。肺炎で死亡する方の9割以上は75歳以上の高齢者です。日本は長寿国であり、現在もなお平均寿命は延び続けています。
このようなことを背景に、薬や手術だけでなく「ケア」の重要性が叫ばれるようになってきました。誤嚥性肺炎は高齢者肺炎の8割以上を占めます1。そのなかでも、高齢者や要介護状態の方は予後が不良であることがわかっています2。ハイリスク高齢者の院内誤嚥性肺炎を予防したり効果的なケアを提供したりすることで、入院患者の予後に大きく貢献できるであろうことが推測できます。
院内肺炎発症は「VAP」と「誤嚥性肺炎」に着目した“予防的”ケアが重要
1.VAP(人工呼吸器関連肺炎)対策
海外で広く周知されている院内肺炎とは、基本的に人工呼吸器関連肺炎(ventilator associated pneumonia:VAP)を指しています。日本でも、ICU患者や術後患者ではVAPが問題になることがあります。
VAPは、主に口腔・咽頭の細菌が、気管挿管チューブ・カフに沿って気管に侵入することによって発症する肺炎です。周術期3および挿管中4のていねいな口腔保清が、発症予防に効果的であることがわかっています。
2.加齢・疾病に伴う誤嚥性肺炎対策
VAP以外の院内肺炎は、加齢や入院疾病に伴うさまざまな要因によって結果的に発症する誤嚥性肺炎であることが多いと考えられます。なお、VAPも機序は異なるものの、口腔・咽頭の細菌によって引き起こされるため、誤嚥性肺炎と広くとらえることもできます。
口腔保清と口腔機能維持を兼ね備えた口腔ケア、早期離床、早期嚥下機能評価、標準予防策を含む多面的ケアが、この肺炎予防に効果的であると報告されています5。
「誤嚥のリスク」と「誤嚥性肺炎発症のリスク」を区別して考えよう
誤嚥性肺炎の発症リスクは、摂食嚥下障害だけではありません。ここで大切なのは、「誤嚥のリスク(図1-①)」と「誤嚥性肺炎発症のリスク(図1-②)」を混同しないということです。確かに、摂食嚥下障害があると食物を誤嚥しやすくなります。しかし、食物を誤嚥したからといって、必ずしも誤嚥性肺炎になるわけではないのです。
図1 「誤嚥のリスク」と「誤嚥性肺炎発症のリスク」
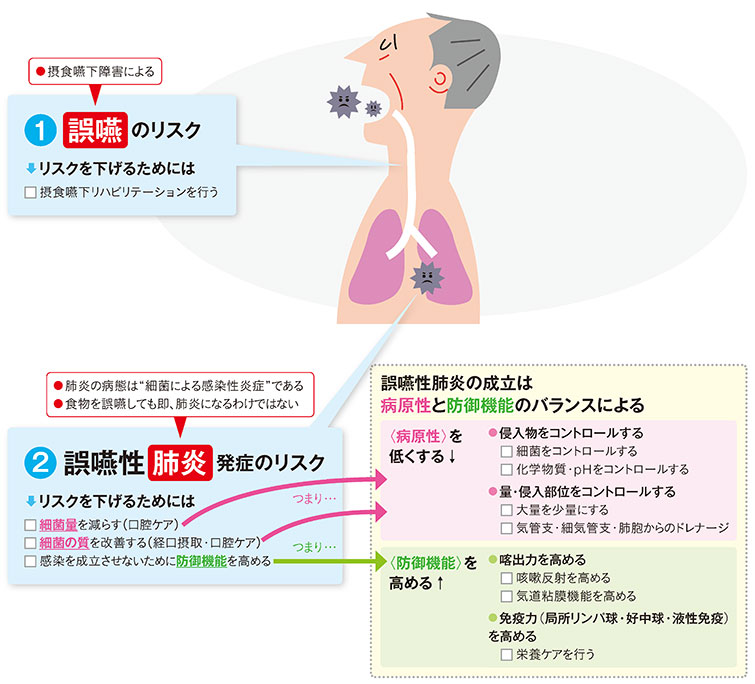
基本的には、誤嚥性肺炎は口腔・咽頭粘膜中の細菌によって引き起こされる感染性炎症です。誤嚥した食物自体で肺炎になることはありません。食物と一緒に気道に入った細菌によって引き起こされます。つまり、細菌の量を減らせたり、細菌の質を改善(病原性の低い細菌)できたりすれば、誤嚥性肺炎は発症しにくくなります。
誤嚥性肺炎の発症には、個体の防御機能もかかわってきます。防御機能とは、誤嚥したものを喀出する力や局所の免疫機能を指します。低栄養や低活動、併存疾患がある方などは、防御機能(喀出力や免疫機能)が低下しているため、誤嚥性肺炎を発症しやすい状態にあるといえます。つまり、栄養ケア(適切な栄養量摂取と筋機能を維持するための活動)は誤嚥性肺炎発症リスクを低下させる重要な要素なのです。
この「誤嚥のリスク」と「誤嚥性肺炎発症のリスク」の違いを意識せず、誤嚥のリスクばかりに気をとられてしまうと、“誤嚥性肺炎予防のために禁食が必要”と短絡的に考えてしまいます。しかしながら、禁食中の人工栄養の方の多くが、禁食後にも誤嚥性肺炎を起こします。これは、食物誤嚥のリスクを除去しても、誤嚥性肺炎の発症リスク管理が完遂できないことを意味しています。
不顕性誤嚥(食事以外で起こる誤嚥)対策は大切。
“効果的に減らす”ための取り組みを!
誤嚥性肺炎発症は、食事中“以外”に起こっている誤嚥がリスクの1つであることを示唆する研究があります6-8。主に就寝・臥床時に、「ムセ」がなく気道に侵入する不顕性誤嚥が原因です。唾液や咽頭の貯留物内に潜む細菌が起因菌と考えられます。
不顕性誤嚥は健常者でも起こっている現象ですが7、不良な睡眠や昏睡状態ではより多くの不顕性誤嚥が起こっています8。日内リズムを保つことや鎮静薬投与を極力避ける努力が、不顕性誤嚥の量を少なくすることに有用です。
このような薬の調整だけでなく、不顕性誤嚥を少なくするにはその他数多くの視点が必要です。日中は臥床したまま過ごさず、起床(上体を起こしている)と離床に努めることで、日中の覚醒時間を増すことができます。
口腔保清を強化することで、誤嚥する細菌の量と質を改善できます。口から食事を食べ続けることで、唾液分泌や嚥下運動機能を保ち、不顕性誤嚥の細菌量を少なくできます。
- Teramoto S, Fukuchi Y, Sasaki H, et al.: High incidence of aspiration pneumonia in community- and hospital-acquired pneumonia in hospitalized patients: a multicenter, prospective study in Japan. J Am Geriatr Soc 2008; 56(3): 577-579.
- Maeda K, Akagi J.: Muscle Mass Loss Is a Potential Predictor of 90-Day Mortality in Older Adults with Aspiration Pneumonia. J Am Geriatr Soc 2017; 65(1): e18-e22.
- Spreadborough P, Lort S, Pasquali S, et al.: A systematic review and meta-analysis of perioperative oral decontamination in patients undergoing major elective surgery. Perioper Med 2016; 5: 6.
- Roberts N, Moule P: Chlorhexidine and tooth-brushing as prevention strategies in reducing ventilator-associated pneumonia rates. Nurs Crit Care 2011; 16(6): 295-302.
- Pàssaro L, Harbarth S, Landelle C: Prevention of hospital-acquired pneumonia in non-ventilated adult patients : anarrative review. Antimicrob Resist Infect Control 2016; 5: 43 eCollection.
- Kikuchi R, Watabe N, Konno T, et al.: High incidence of silent aspiration in elderly patients with community-acquired pneumonia. Am J Respir Crit Care Med 1994; 150(1): 251-253.
- Gleeson K, Eggli DF, Maxwell SL: Quantitative aspiration during sleep in normal subjects. Chest 1997; 111(5): 1266-1272.
- Huxley EJ, Viroslav J, Gray WR, et al.: Pharyngeal aspiration in normal adults and patients with depressed consciousness. Am J Med 1978; 64(4): 564-568.

