- 創傷ケア >
- 進化し続ける「フルタ・メソッド」の「極意」 在宅褥瘡への外用薬の使い方 >
- 在宅で見られる褥瘡の特徴とは:施設内褥瘡とは何が違う?
- 創傷ケア >
~ 特集 ~
進化し続ける「フルタ・メソッド」の「極意」
在宅褥瘡への外用薬の使い方
【この記事に関連するコンテンツがあります(2018年1月公開)】
2024年10月公開
- 在宅で見られる褥瘡の特徴とは:施設内褥瘡とは何が違う?
- 褥瘡外用薬療法のキホン:最低原則はこれ
- DESIGN-R®2020に応じた外用薬の選び方
- 在宅で使える外用薬の選び方と具体的な使い方
- 在宅でこそ役立つ「フルタ・メソッド」
在宅で見られる褥瘡の特徴とは:施設内褥瘡とは何が違う?
古田勝経
医療法人愛生館小林記念病院褥瘡ケアセンター
センター長
褥瘡は基本的に、持続性の圧迫や摩擦によるずれで起こる「阻血性障害」です。阻血性障害は圧迫による血管の閉塞、ずれによる血管の引き伸ばしによってもたらされます。
1.在宅と施設で異なる褥瘡管理の状況
それでは、病院や施設で発症する褥瘡と在宅で発症する褥瘡の違いは何でしょうか。病院や施設では看護や介護専門職が常駐しています。しかし、在宅では訪問看護にしても訪問ヘルパーにしてもごく限られた時間の中で対応したり、デイサービスに通ったりしている中で、褥瘡を発見されることが少なくありません。
また、在宅福祉サービスを利用されず、ご家族だけで介護する事例もあります。在宅は生活の場です。病院や施設では専門的なケアが受けられますから、在宅との環境に大きな差があります。在宅では生活環境の中で訪問看護や介護などがかかわります。また、褥瘡に対する基本的意識が希薄な家族のケアもあります。そうしたさまざまな要因が絡んで、褥瘡の発症初期の対応が遅れたりします。さらに、発症初期(図1)のため小さく浅い褥瘡だからまだ大丈夫と安易に考え、悪化の一途をたどる(図2)ことも少なくありません。
図1 発症初期の褥瘡
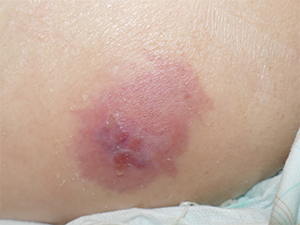
図2 発症から増悪する褥瘡
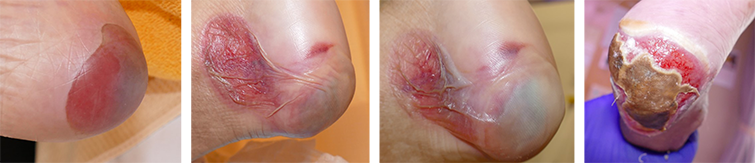
踵に水疱が発生後、短期間で拡大し水疱が破れ、びらん形成後に壊死化して増悪する過程(1~3週間)
さらに、かかりつけの医師がいたとしても褥瘡の予防や治療のプロではないことが多いため、必ずしも適切な対応ができないこともあります。褥瘡は治せないと考え、治療を諦めたことで重症化することもあります。そして、多発性の褥瘡を発症する事例も多くあります。
2.在宅褥瘡の特性を理解する
発症部位においても、病院や施設ならば、定期的な体位変換やピロー・クッションを用いて基本的な体位や姿勢を保持するための対策を取ることができます。しかし、ご家族が中心になってケアする在宅の場合は、介護者やご本人の価値観や生活習慣などが影響するため、楽な姿勢や体位が優先されることが多く、褥瘡予防という観点がなおざりにされてしまうことがよくあります。そうしたことが、褥瘡発症や悪化につながってしまうのです。
病院や施設では、いわゆる好発部位といわれる仙骨部や大転子部をはじめ、踵部、外果部における褥瘡発症を予防することを主体に考えます。それに対して、在宅は基本的に生活の場であるため、元気な時期に習慣づいていた安楽な姿勢を好むことが多く、また苦痛を避ける体位や姿勢が中心になりがちになります。したがって、必ずしも好発部位の発症を予防するための体位や姿勢保持ができないことが少なくありません。そのため、在宅での褥瘡は生活習慣病の一つと言えるかもしれません。
そこで、在宅では、褥瘡がなぜそこに発症したかを確認することから始める必要があり、それが治療や再発予防に必要な第一関門になります。臥床の体位、座位の姿勢などすべてに関係しています。さらに、人手不足によりずれが生じやすくなることも発症や増悪の要因に大きく影響します。在宅では家の中で車椅子を使用することがほとんどなく、ベッド上の端座位、ソファや腰掛などを利用することが多く見受けられます。
圧迫だけで発症した褥瘡では、皮膚下床の骨の形態が創の形態になります(図3)。しかし、ずれを伴う褥瘡では、骨の形態にずれの影響が現れるため、骨の形態よりも大きく拡大します。
図3 褥瘡の形態から圧迫とずれを把握
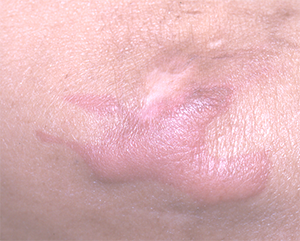

発赤を発見したら、発赤部分が皮膚下床の骨の形態と同じかどうかを触れて確認する必要がある。一部が重なり、骨上からはみ出る部分がある場合は、ずれの影響を受けていることを現わしていることを認識する。これは外用薬を創面上に滞留させるために必要な確認事項となる。
このように、さまざまなタイプの褥瘡が生まれますが、ケアの善し悪しが発症した褥瘡の違いを浮き上がらせます。発症初期だからこそ、適切な対応により早期に治癒させることが重要になるといえるでしょう。



