- 実践ケア全般・その他 >
- 看護師(ナース)が使いこなすポータブルエコー:どんな場面でどう使うか >
- 血管エコーは看護にどう活かせるか
~ 特集 ~
看護師(ナース)が使いこなすポータブルエコー:どんな場面でどう使うか
2022年12月公開
血管エコーは看護にどう活かせるか
河邉翔太
東葛クリニック病院 みらい
主任看護師
- 当院の現状
- 血管エコーの基礎知識
- 血管エコーの役割
当院の現状
維持透析患者は治療(3回/週)に際し、バスキュラーアクセス(シャント)肢に脱血と返血ルートが必要となり、1回の治療に穿刺を2回行います。そのため、透析室勤務のナースにとって穿刺に関する知識・技術は必要不可欠です。当院の血液透析における穿刺回数は、脱血側と返血側を合わせて月平均4750回です。2006年からエコーガイド下穿刺を導入し、ナースがエコーを使用し始めたのは2017年頃からでした。
私が勤務する東葛クリニックみらいでのエコーガイド下穿刺は、平均150回/月です。ナースがエコーを使用し始めてから、年間再穿刺率が1.37%(2017年)から0.89%(2021年)へ低下しました。結果的に、患者のストレス軽減、血管の荒廃を防ぐことにもつながりました。
2019年に当院で行ったアンケート(対象67名、回収率93%)では、穿刺業務に対してストレスを抱えているナースが80.6%、エコーの技術習得が必要だと考えているナースが94.0%でした。この結果から、ナースの穿刺に対するストレスとエコーの技術習得に対する関心の高さがうかがえます。エコーガイド下穿刺は、再穿刺を減少させるだけでなく、自身のストレス軽減や穿刺技術に対する自信にもつながるのです。
血管エコーの基礎知識
穿刺に選択される血管は、比較的浅い部位を走行しています。そのため、7~12MHzくらいの高周波リニア型プローブを用います。
エコーガイド下穿刺をするためには、エコー画面の設定が必要です。画面の明るさを調整する機能が「ゲイン設定」で、ゲインを上げすぎると血管内腔に異常構造物があるように見え、下げすぎると低輝度のプラークや血栓を見落してしまいます。したがって、オーバーゲイン気味での調整が、血管内腔や針を見やすくします。血管の深さに応じて血管中央に焦点を当てることで、血管の描出を鮮明に調整する機能を「フォーカス設定」といいます。血管を拡大、縮小しズーム変更することを「デプス設定」といい、部位に合わせて調整します。
血管エコーの役割
ナースが行う血管エコーの役割は、(1)エコーガイド下穿刺、(2)VA(バスキュラーアクセス)機能・形態評価です。
(1)エコーガイド下穿刺の方法
まず、エコーガイド下穿刺する際のポジショニングについてです。例えば、患者の左腕の血管に穿刺するとき、ナースは患者の左側で向かい合い自身の右側にエコーを置きます。なるべく患者の近くにエコーを寄せると、エコー画面と穿刺部位の目線の移動が少なくて済みます(写真1)。エコーの画面設定は前述した通りです。
写真1 エコーガイド下穿刺時のポジショニング
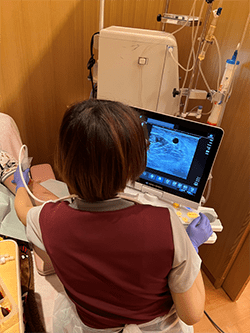
左腕の血管に穿刺するとき、ナースは患者の左側で向かい合い自分の右側にエコーを置く
プローブは、アプローチする血管を輪切りとする短軸像で、血管の径・深さおよび走行を確認します。その際、血管が画面中央を維持できるようにします。走査(スキャン)は、アプローチする血管走行が真っ直ぐであるか、蛇行や分岐などがないか確認するために行います。
次に、血管を縦切りとする長軸像で、血管が急に深く潜っていたり、浅くなっていないかを確認します。
実際の穿刺は、アプローチする血管が画面の中央になるように短軸像でプローブを当て、プローブの中心線から針を刺入します。プローブを針に対して直角に当てると針と血管の走行が一致しているか否かを判断しやすくなります。
ビームを針先の先端に置きながら針を進めていき、画面上で針が白く映ったらいったん止めます。血管の中央上部に針先があることをシャフトの描出により血管走行と針の方向が一致していることによって確認し、プローブを進行方向に送ります(写真2)。
写真2 血管エコーの進め方
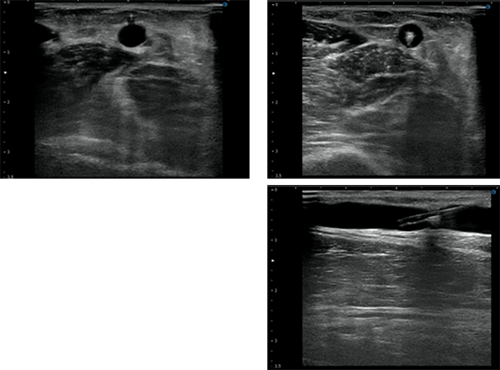
この一連の動作を繰り返し、血管内まで針先が進んだら針を徐々に倒しながら穿刺針の外筒部分が血管内に入るまでしっかりと進めます。
最後に、針先先端を上下左右に動かし血管壁に針先が引っかかっていないかを確認します。
(2)VA機能・形態評価



