2017/09/06
高齢者医療では、高齢者特有の病態や機序に沿ったエビデンスに基づく医療が必要であることから、日本老年医学会では、高齢者の生活習慣病である糖尿病、高血圧、脂質異常症、肥満の4つに関して管理のガイドラインを発表することとしていた。そのうち糖尿病は2017年5月に発表され、血糖コントロール目標の根拠が示された。続いて7月20日、日本老年医学会は「高齢者高血圧診療ガイドライン2017」を発表した。『日本老年医学会雑誌』への掲載に先立ち、同誌ウェブサイトでガイドライン本文とその解説が公開されている。引き続き、高脂血症に関するガイドラインは9月発表予定で、肥満に関するガイドラインも準備中という。
高血圧の診療に関してわが国で最も普及しているのは、日本高血圧学会の「高血圧治療ガイドライン2014」である。このガイドラインでも、高齢者高血圧は75歳以上でより重要な意味をもつとされている。今回発表された日本老年医学会の「高齢者高血圧診療ガイドライン2017」でも、「高血圧治療ガイドライン2014」との整合性には十分に考慮して作成された。降圧目標値や身体・精神機能低下など高齢者高血圧を診療するうえで考慮すべき問題について、新たに(CQ:clinical question)を設け、システマティックレビューを行ってエビデンスを検証している。
注目される高齢者の降圧目標値は「65~74歳では140/90mmHg未満、75歳以上では150/90mmHgを当初の目標とし、忍容性があれば140/90mmHg未満を目指す」とされ、これは「高血圧治療ガイドライン2014」と変わらない。しかし、本ガイドラインでは、「自力で外来通院ができないほど身体能力が低下した患者や認知症を有する患者では、降圧薬開始基準や管理目標は設定できず個別に判断する」ことを推奨している。そして、エンドオブライフにある高齢者への降圧治療に関しては「予後改善を目的とした適応はなく、降圧薬の中止も積極的に検討する」とした。これは、高齢者医療の現在のトレンドでもあり、治療ゴールの設定として注目される点であろう。
本ガイドラインの視点として打ち出されているのは、「生活習慣病管理の目的を、脳心血管病予防だけでなく生活機能全般においた」視点である。それは、健康寿命延伸のための医療、介護や支援を必要とする状態になってからの医療を考えるためには、単に生命予後だけを考慮しているだけでは不十分という考えによる。つまり、疾患の治癒だけを目指す医療からの脱却を明確に打ち出していることが注目される。
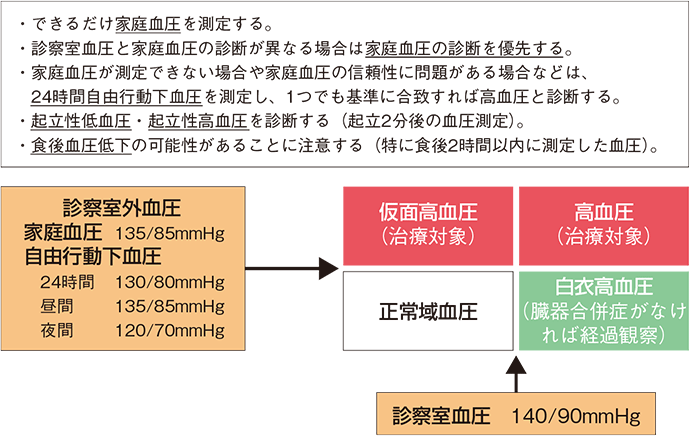
本ガイドラインでは、生活機能重視の観点から、血圧の指標を「家庭血圧の優先」としている。医療従事者の前では血圧値が上がってしまう「白衣高血圧」による過剰な降圧を防ぐという意味合いからも、できるだけ「家庭血圧」を測定することを推奨している。その診断の目安を図に示した。不必要な降圧薬治療をしないための白衣高血圧の同定が重要であるとしている。
図 高血圧の診断
引用:解説 高齢者の生活機能を考慮した高血圧管理「高齢者高血圧診療ガイドライン2017」の活用
詳しくは、下記の各Webサイト参照
https://www.jstage.jst.go.jp/article/geriatrics/advpub/0/advpub_54.G2/_article/-char/ja/
×close
×close