Part2 褥瘡(じょくそう)の基本とアセスメント方法急性期の褥瘡と慢性期の褥瘡とは
2023年2月更新(2016年6月公開)
ナースが知っておきたい 褥瘡の正しい見方と外用薬の使い方
その1 褥瘡の的確なアセスメント
褥瘡は「急性期」か「慢性期」か、慢性期であれば「浅い褥瘡」か「深い褥瘡」かによってそれぞれ進展過程が異なります。それを見きわめて適切な対応をとることが重要です。褥瘡の進展様式を図1に示します。
図1 褥瘡の進展様式
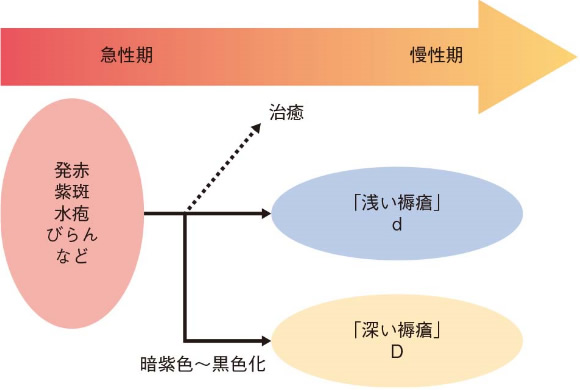
福井基成:決定版褥瘡治療マニュアル-創面の色に着目した治療法,照林社,東京,2000:28.より改変
1.急性期褥瘡
褥瘡発生直後から1~3週間を「急性期」といいます(図2)。この時期は局所の病態が不安定で、急性炎症反応が強く出ます。そのため発赤(紅斑)、紫斑、浮腫、硬結、水疱、びらん・浅い潰瘍などの症状が出てきます。急性期褥瘡の特徴を表1にまとめました。
急性期褥瘡の治療の基本は、適度の湿潤環境を保持しながら褥瘡部を透明ドレッシング材で保護することです。
図2 急性期褥瘡
①浅い褥瘡
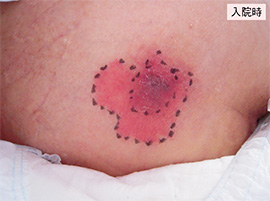
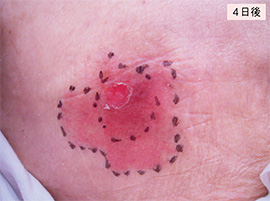
入院時持ち込み褥瘡。二重発赤があり、深部損傷褥瘡(deep tissue injury:DTI)を疑い、マーキングとフィルム材の貼付、毎日の観察を継続して4日後、発赤は軽減し、一部皮膚剥離を認めるが浅い褥瘡であることが判明した
②深い褥瘡
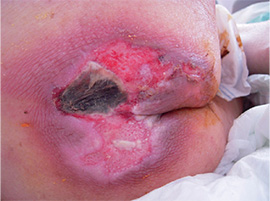
滲出液が多く感染を伴う褥瘡。黒色壊死も伴い、尾骨付近にDTI を思わせる所見が認められた
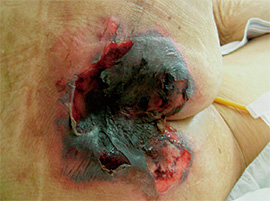
ドライな状態で黒色壊死となった褥瘡。発熱により数日間体動困難な状態が続き、無処置のまま経過していた
表1 急性期褥瘡の特徴
- 1.全身状態が不安定であったり、さまざまな褥瘡発生要因が混在している
- 2.局所には強い炎症反応を認める
- 3.発赤(紅斑)、紫斑、浮腫、水疱、びらん、浅い潰瘍などの多彩な病態が短期間に次々と出現する
- 4.不可逆的な阻血性障害がどのくらいの深さに達しているかを判定することが難しい
- 5.褥瘡部、褥瘡周辺の皮膚は脆弱で、外力が加わると皮膚剥離や出血などが容易に生じる
- 6.痛みを伴いやすい
日本褥瘡学会編:科学的根拠に基づく褥瘡局所治療ガイドライン.照林社,東京,2005:17.より引用
2.慢性期褥瘡
慢性期褥瘡とは、1~3週間の急性期を過ぎて経過しているもので、基本的に局所の病態変化が少なくなった状態をいいます。ただ、急性期と慢性期の分岐点を判断することは容易ではありません。
慢性期褥瘡では、急性期と同様に局所治療を進めると同時に、褥瘡の発生原因を徹底して除去します。その際に重要なのは「浅い褥瘡」なのか「深い褥瘡」なのかを判断することです(図3)。「浅い褥瘡」というのは深さが真皮までの褥瘡で、「深い褥瘡」は真皮を越えて深部組織まで及ぶ褥瘡です。
「浅い褥瘡」と「深い褥瘡」では治癒過程が変わってくるため、その見きわめはとても重要です。「浅い褥瘡」では新しい皮膚が再生してもとどおりに治癒することができますが、「深い褥瘡」の場合は、治癒の大前提になるのは壊死組織の除去です。
図3 慢性期褥瘡
①浅い褥瘡
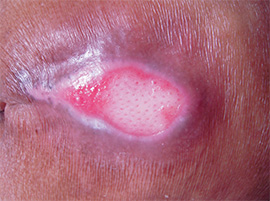
真皮レベルの褥瘡。創周囲および真皮レベルの欠損部からも点状に肉芽形成が認められる
②深い褥瘡
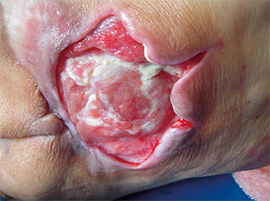
再発を繰り返している褥瘡。中央に壊死組織を伴い、貧血色の肉芽形成が認められる





