Part10 褥瘡(じょくそう)を治すために必要な栄養と痛みの知識栄養状態の悪い患者は褥瘡になりやすく、治りにくい
2023年2月更新(2016年6月公開)
褥瘡(創傷)治癒の原則に基づいてさまざまな治療・ケアを行っても、なかなか褥瘡が治らないことを経験されている方も多いのではないでしょうか。「治りにくい」褥瘡の原因の1つとして「栄養状態の低下」が考えられます。低栄養は褥瘡が難治化する要因の1つであるだけでなく、褥瘡発生の危険因子の1つでもあります。
適切な栄養管理を行うためには、まず栄養アセスメントが必要になります。アセスメントの流れを図1に示しました。低栄養状態を確認する指標としては表1のようなものが推奨されています。①の血清アルブミン値は通常栄養評価の指標として用いられることが多く、血清アルブミンが低値の場合は褥瘡発生リスクが高く、特に3.5g/dL以下では褥瘡発生リスクが高まるとされています。血清アルブミンの低下は褥瘡発生の重要な危険因子の1つであるといえます。
図1 栄養管理の進め方
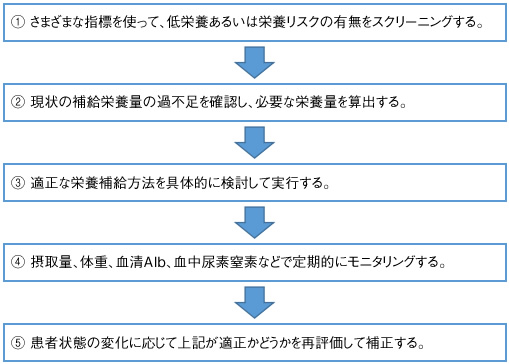
表1 低栄養状態を確認する指標
- ①炎症や脱水などがなければ血清アルブミン値を用いてもよい
- ②体重減少率を用いてもよい
- ③食事摂取率(食事摂取量)を用いてもよい
- ④高齢者にはMNA®(Mini Nutritional Assessment)およびMNA®-Short Form(SF)を用いてもよい
- ⑤CONUT(Controlling Nutritional Status)を用いてもよい
- ⑥主観的包括的栄養評価(SGA)を用いてもよい
また、体重は簡便に活用できる栄養状態の指標で、体重減少は褥瘡発生のリスクになります。
NPUAP/EPUAP/PPPIAガイドラインでも、大幅な体重減少がないかどうかアセスメントすることを推奨しています。具体的には、30日以内に5%の減少、または180日以内に10%の減少としています。ただし、体重は脱水や浮腫によって変化するため、これらがないことを確認したうえで評価に活用します。
栄養状態のスクリーニングのツールとして一般的なのはSGA(主観的包括的栄養評価)です(図2)。SGAは、患者に対する聞き取りによって簡単に栄養状態を評価できます。しかし、これはあくまでも主観的な評価であるため、SGAだけでなく、生化学検査や他の栄養情報と組み合わせて評価するほうがよいでしょう。また、高齢者用のスクリーニングツールであるMNA®やMNA®-Short Form(SF)も有効なツールとされています(図3)。これらにより短期間での栄養スクリーニングが可能とされています。
図2 SGA(subjective global assessment:主観的包括的栄養評価)

図3 MNA®(mini nutritional assessment)-SF








