Part9 知っておくと役立つ手術療法、物理療法、局所陰圧閉鎖療法局所陰圧閉鎖療法はどんなとき、どのように行う?
2023年2月更新(2016年6月公開)
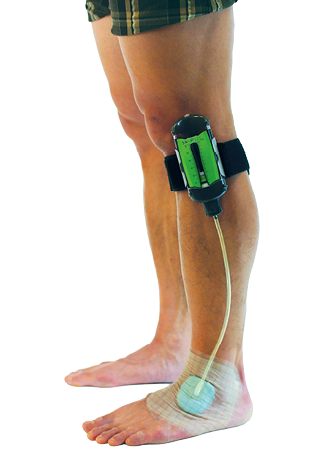
物理療法の1つである陰圧閉鎖療法(negative pressure wound therapy:NPWT)は、創面全体を閉鎖性ドレッシング材で覆い、創面に陰圧を付加して閉鎖環境を保つことによって創部を管理する方法です(図1)。機器としては、製品化された陰圧閉鎖療法システムと自作のものが考えられますが、内圧は「-60~-125mmHg」が基本となっています。
『褥瘡予防・管理ガイドライン(第5版)』では、陰圧閉鎖療法は、以下のように記載されています。
CQ4 褥瘡に対して陰圧閉鎖療法は有用か?
推奨文 褥瘡に対して陰圧閉鎖療法を提案する。
推奨の強さ 2B~C
図1 陰圧閉鎖療法の例
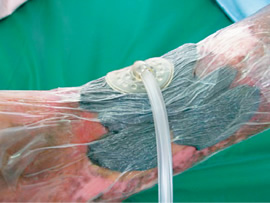
切手俊弘:陰圧閉鎖療法.はじめての褥瘡ケア.照林社,東京, 2013:71.より引用
(写真提供:切手俊弘)
陰圧閉鎖療法は、創の長さと幅、および創面積の縮小、滲出液の減少、肉芽形成の増進において効果があるとされています。ただ、同ガイドラインでは、褥瘡の治癒をエンドポイントとする場合には、感染・壊死がコントロールされていれば陰圧閉鎖療法を行ってもよいが、強く推奨するものではないとも書かれています。
褥瘡の治療において、不良肉芽組織を取り除き(デブリードマン)、創傷被覆材で滲出液コントロールを行って創を縮小していくという原則にのっとって効率よく治療を進めていくための1つの手段として陰圧閉鎖療法を行うことが大切です。陰圧閉鎖療法の作用を図2に示しました。
陰圧閉鎖療法に用いる機器は、その目的、滲出液の量、創の状態、使用する環境によってさまざまです。現在わが国で保険適用を受けている機器を表1に示しました。いずれも保険適用によって陰圧閉鎖療法が行える期間は、開始日より3週間を標準として、特に必要とされる場合は4週間を限度として算定できることになっています。2020年度診療報酬改定によって在宅医療での処置も可能になりました。
図2 陰圧閉鎖療法の作用
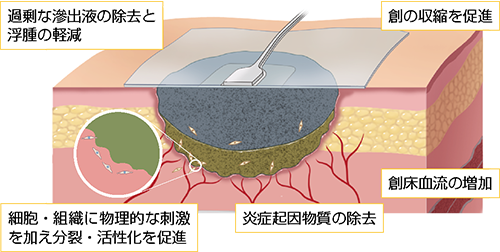
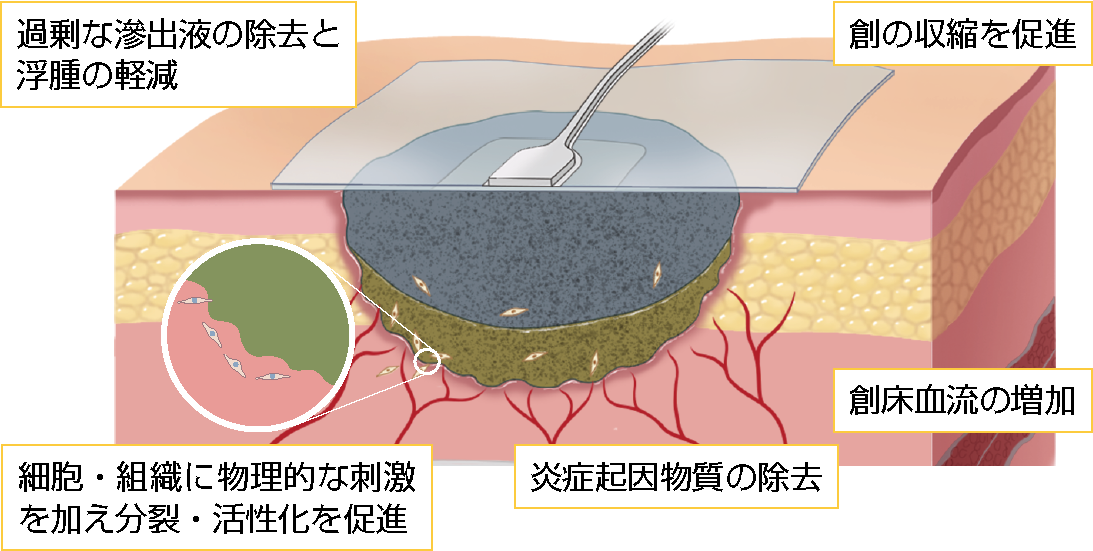
スミス・アンド・ネフュー株式会社:RENASYS® 創傷治療システムカタログより一部改変
表1 陰圧閉鎖療法に用いる専用機器
| 製品名 | 販売会社 | 重さ | 設定陰圧 (mmHg) |
外来での使用 |
|---|---|---|---|---|
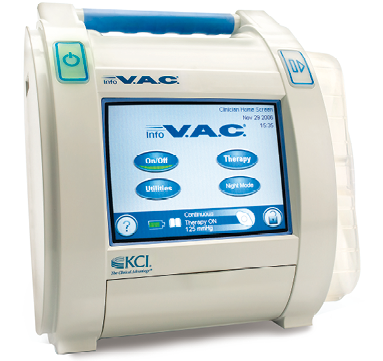
3M™INFOV.A.C™型陰圧維持管理装置
|
ケーシーアイ株式会社 |
2890g |
-25~-200 |
不可 |
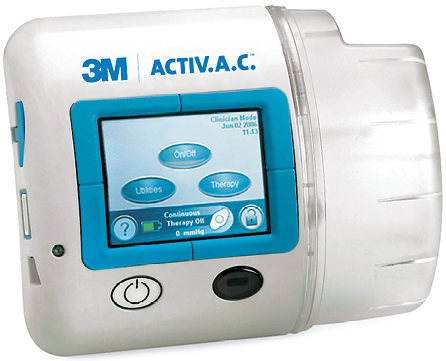
3M™ActiV.A.C™型陰圧維持管理装置
|
1080g |
-25~-200 |
||
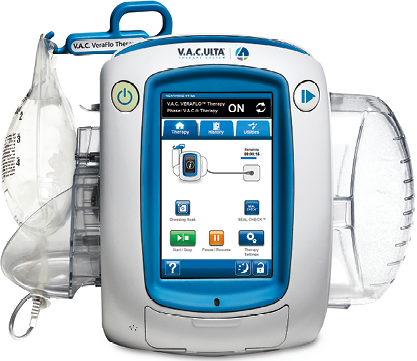
3M™ V.A.C.®Ulta型陰圧維持管理装置
|
3350g |
NPWT:-25~-200 |
||
RENASYS®EZ MAX陰圧維持管理装置*
|
スミス・アンド・ネフュー株式会社 |
3750g |
-40~-200 |
|
RENASYS®GO陰圧維持管理装置*
|
1100g |
-40~-200 |
||
RENASYS®TOUCH陰圧維持管理装置
|
1100g(300mLキャニスター装着時) |
-25~-200
|
||
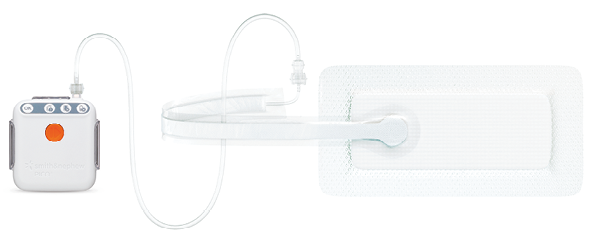
PICO®7創傷治療システム
|
107.3g(電池含む) |
-80 |
可(在宅でも使用可) |
|
3M™Snap™陰圧閉鎖療法システム
|
ケーシーアイ株式会社 |
65.5g(プラスカートリッジは178g) |
-75~-125 |
可 |
* 2022年8月現在販売終了